抗菌素:如何完成以及如何理解结果

内容
抗菌素检查又称抗菌敏感度测试(TSA),旨在确定细菌和真菌对抗生素的敏感性和耐药性。通过抗菌素检查的结果,医生可以指出哪种抗生素最适合治疗人的感染,从而除了防止产生耐药性之外,还避免使用不需要抗感染的不必要的抗生素。
通常,在确定血液,尿液,粪便和组织中的大量微生物后进行抗菌素检查。因此,根据确定的微生物和敏感性特征,医生可以指示最合适的治疗方法。
如何制作抗菌素
要进行抗菌素检查,医生将要求从受微生物污染的器官中收集生物材料,例如血液,尿液,唾液,痰,粪便或细胞。然后将这些样品送至微生物实验室,以便在有利于细菌或真菌生长的培养基中进行分析和培养。
生长后,将微生物分离并进行鉴定测试,以得出造成感染的微生物的结论。分离后,还执行抗菌谱检查,以便已知已鉴定微生物的敏感性和耐药性,可以通过两种方式完成:
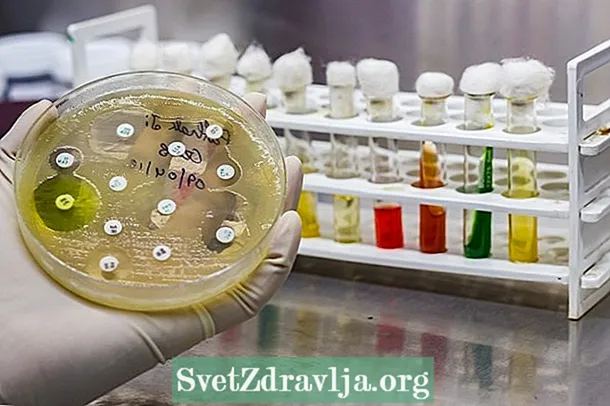
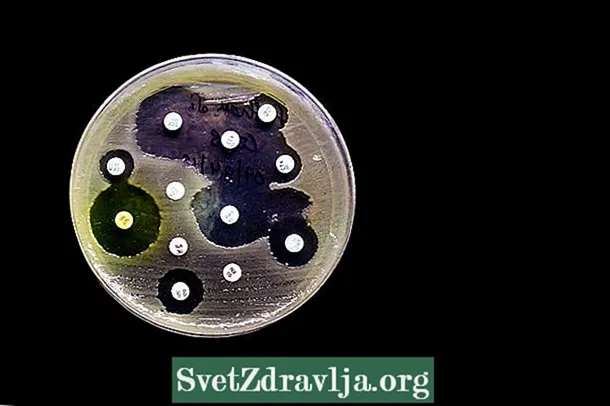
- 琼脂扩散抗菌素:在此过程中,将装有不同抗生素的小纸碟放在带有适当培养基的平板上,以培养传染原。在烤箱中放置1到2天后,您可以查看是否听到光盘周围的声音。据说在没有生长的情况下,微生物对这种抗生素敏感,被认为是最适合治疗感染的抗生素。
- 基于稀释的抗菌素:在此程序中,有一个装有几种不同剂量抗生素稀释液的容器,将要分析的微生物放在该容器中,并确定抗生素的最低抑菌浓度(CMI)。未观察到微生物生长的容器对应于治疗中必须使用的抗生素剂量,因为它阻止了微生物的繁殖。
当前在实验室中,抗菌素检测是通过测试电阻和敏感性的设备进行的。设备发布的报告告知感染剂对哪些抗生素具有抵抗力,以及哪些药物可以有效抵抗微生物以及浓度。
抗菌素尿培养
泌尿道感染是女性(主要是男性)中最常见的感染之一。因此,除了1型尿液检查,EAS和尿液培养以及抗菌素检查外,医生通常还会提出要求。这样,医生可以通过EAS检查尿液是否通过EAS指示了肾脏问题的任何变化以及在泌尿道中是否存在可能指示感染的真菌或细菌的变化。
如果尿液中细菌的存在被确认,则接下来要进行抗菌检查,以便医生可以知道哪种抗生素最适合治疗。但是,在尿路感染的情况下,仅在患者出现症状以防止微生物耐药性发展时才建议使用抗生素治疗。
了解如何进行尿培养。
如何解释结果
抗菌素分析的结果可能需要长达3至5天,这是通过分析抗生素对微生物生长的影响而获得的。抑制微生物生长的抗生素是治疗感染的一种抗生素,但如果有生长,则表明所讨论的微生物对该抗生素不敏感,即具有抗性。
抗菌药物的结果必须由医生解释,医生观察最小抑菌浓度(也称为CMI或MIC)的值和/或抑菌圈的直径,具体取决于执行的测试。 IMC对应于能够抑制微生物生长的最低抗生素浓度,并且符合抗生素标准。 临床和实验室标准研究所CLSI,并且可能会有所不同,具体取决于所测试的抗生素和已鉴定的微生物。
在琼脂扩散抗菌素的情况下,将含有一定浓度抗生素的纸与微生物一起置于培养基中,孵育约18小时后,可以感知抑制晕圈的存在与否。从光环直径的大小,有可能验证微生物是否对抗生素不敏感,易感,对抗生素具有抗性或耐药性。
还必须基于CLSI的确定来解释该结果,该CLSI决定了对CLSI的敏感性测试 大肠杆菌 例如,对于氨苄青霉素而言,小于或等于13毫米的抑制晕圈表明该细菌对抗生素具有抗性,而等于或大于17毫米的晕圈则表明该细菌敏感。通过抗菌素了解更多有关尿培养结果的信息。
因此,根据抗菌素检查的结果,医生可以指出最有效的抗感染抗生素。
为什么必须确定正确的抗生素?
使用不适用于微生物的抗生素会延缓人们的康复,部分治疗感染并有利于发展微生物耐药性机制,从而使感染更加难以治疗。
出于同样的原因,在没有医生指导的情况下也不要使用抗生素是非常重要的,并且不必要地使用抗生素,因为这样可能最终会选择对抗生素具有更强抵抗力的微生物,从而减少了抵抗感染的药物选择。